Vendredi 14 novembre 2025 marque la journée mondiale du diabète. À cette occasion, il est essentiel de rappeler la connexion cruciale entre le diabète et la santé bucco-dentaire — un sujet parfois négligé, mais ô combien important pour un bon équilibre général, notamment au cabinet du Dr Lionel Selam à Cagnes-sur-Mer.
Pourquoi le diabète influe-t-il sur la bouche ?
Le Journée Mondiale du Diabète (World Diabetes Day) est l’occasion de rappeler que le diabète ne concerne pas seulement la glycémie : il s’agit d’une maladie systémique qui peut affecter toutes les muqueuses, y compris la bouche.
En cas de glycémie élevée ou mal contrôlée, les vaisseaux sanguins et les protections immunitaires sont altérés, ce qui affaiblit la capacité de la cavité buccale à se défendre contre les infections et à cicatriser correctement.
Ainsi, la bouche devient un « miroir » de la santé métabolique — et inversement : une mauvaise santé bucco-dentaire peut compliquer la gestion du diabète.

Les atteintes bucco-dentaires les plus fréquemment observées
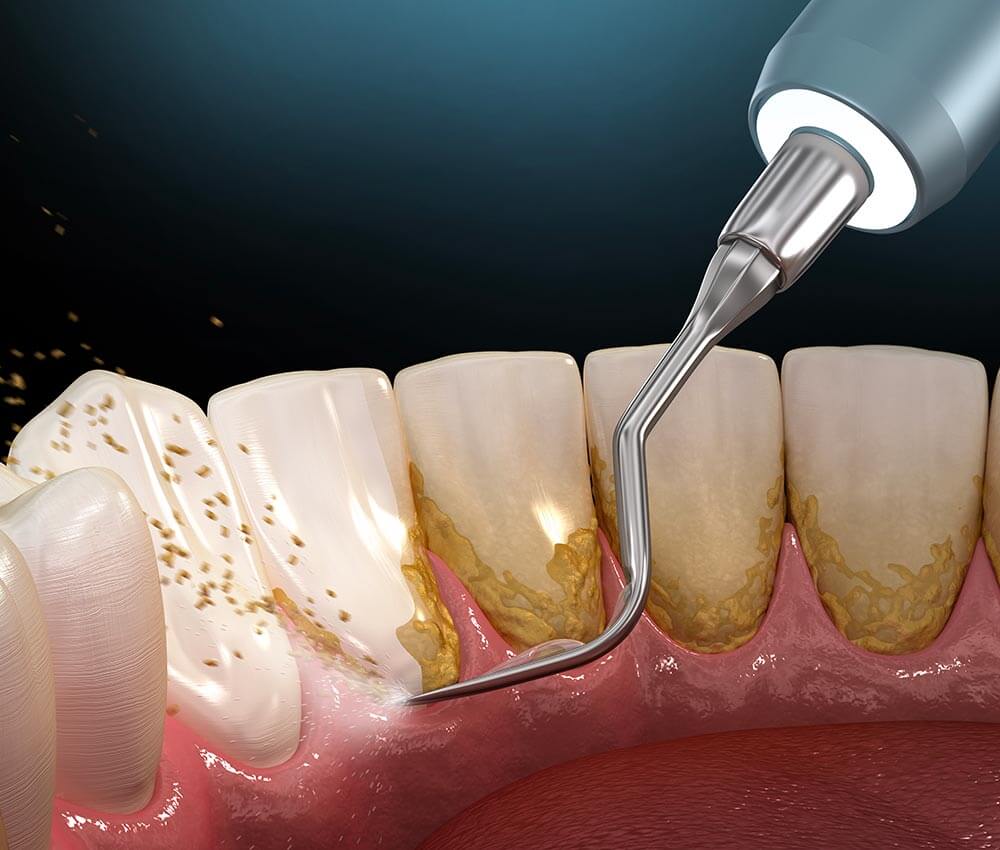
1. Maladie parodontale (gingivite / parodontite)
Il s’agit sans doute de la complication la mieux documentée : les personnes vivant avec un diabète présentent un risque accru de parodontite — l’inflammation chronique des gencives qui peut détruire l’os de soutien des dents.
Une étude récente montre que les traitements intensifs de la gencive ont permis de réduire la glycémie moyenne chez des patients avec diabète de type 2.
Les effets se conjuguent : un diabète mal contrôlé aggrave la parodontite, et une parodontite sévère rend plus difficile le contrôle de la glycémie (cercle vicieux).
2. Caries dentaires / déficit salivaire
Les taux élevés de glucose peuvent se retrouver dans la salive, ce qui nourrit davantage les bactéries responsables de la plaque dentaire. Ce déséquilibre favorise les caries ; de plus, le diabète peut entraîner une hyposalivation ou « bouche sèche », qui elle-même augmente le risque de caries ou d’infections fongiques.
Par ailleurs, une étude de 2025 souligne que, chez des patients avec diabète de type 2, on retrouve des taux de perte osseuse plus élevés et des risques de maladies gingivales plus importants quand la glycémie n’est pas bien maîtrisée.
3. Infections buccales (candidoses, ulcères, cicatrisation retardée)
Le diabète fragilise la réponse immunitaire et la cicatrisation, ce qui accroît le risque d’infections buccales comme la candidose (champignon) mais aussi la présence d’ulcères ou de plaies qui guérissent mal.
La sensation de brûlure dans la bouche, des gencives douloureuses ou mobiles, ou une haleine persistante peuvent être des signaux d’alerte chez un patient diabétique.
Quel rôle pour le chirurgien-dentiste à Cagnes-sur-Mer ?
Pour le cabinet du Dr Lionel Selam à Cagnes-sur-Mer, cette journée est une excellente opportunité pour sensibiliser et accompagner les patients diabétiques ou à risque :
- Lors du bilan dentaire, interroger systématiquement sur le statut diabétique ou les antécédents glycémiques, et adapter la prise en charge bucco-dentaire en conséquence.
- Mettre en place un entretien renforcé des gencives et un suivi régulier (tous les 3 à 6 mois selon le risque) plutôt que l’unique check-up annuel.
- Éduquer le patient : expliquer le lien entre glycémie, gencives, salive, plaque, et caries. Insister sur l’importance de la brosse à dents, des brossettes interdentaires ou du fil, et de la salivation (boire, éviter les médicaments asséchants, etc).
- Collaborer avec le médecin traitant ou le diabétologue lorsque la santé bucco-dentaire révèle des signes d’alerte (parodontite sévère, hyposalivation importante, infections récidivantes).
Proposer un protocole personnalisé : en cas de diabète mal contrôlé, envisager un « mode vigilant » : nettoyage dentaire plus fréquent, contrôle de plaque, conseils hygiéno-diététiques ciblés.
Conseils pratiques pour les patients diabétiques
Pour renforcer la prévention au quotidien :
- Brosser les dents deux fois par jour pendant au moins deux minutes avec une brosse à poils souples et un dentifrice fluoré.
- Utiliser chaque jour un dispositif inter-dentaire (fil ou brossettes) pour éliminer la plaque entre les dents et sous la gencive.
- Informer le dentiste de votre diabète, des traitements en cours, et de tout médicament provoquant la bouche sèche.
- Boire assez (favoriser l’eau) et stimuler la salivation (par exemple mâcher un chewing-gum sans sucre si autorisé).
- Éviter les excès de sucre libre, les sodas ou « drinks » sucrés, qui augmentent non seulement la glycémie mais nourrissent aussi les bactéries buccales.
- Consulter sans tarder en cas de gencives rouges, qui saignent, d’augmentation de la mobilité dentaire, d’ulcères persistants ou de sensation de bouche très sèche.
Réaliser un check-up dentaire au minimum une fois par an, voire plus souvent si le diabète est mal équilibré ou s’il existe des signes de parodontite.
Conclusion
Le vendredi 14 novembre 2025 n’est pas seulement une date symbolique pour la prise de conscience du diabète. C’est aussi un moment pour rappeler que la bouche mérite une attention particulière — en particulier chez les patients diabétiques. En intégrant la santé bucco-dentaire dans la gestion globale du diabète, le cabinet du Dr Lionel Selam à Cagnes-sur-Mer peut contribuer à améliorer et à protéger non seulement le sourire, mais aussi la santé générale de ses patients.