Soins Bucco-Dentaires
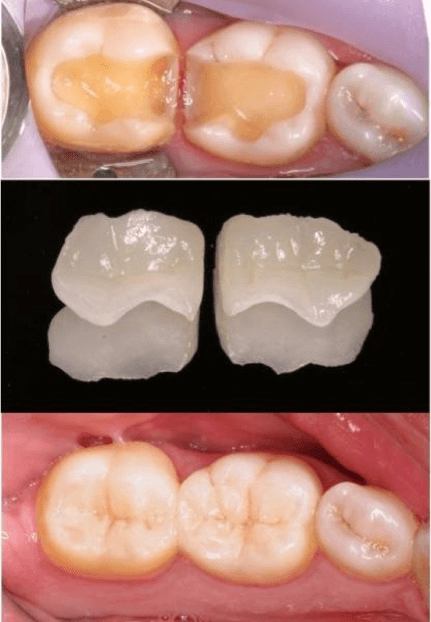
Inlay Onlay
ANCRE
Les inlays et les onlays sont des alternatives aux plombages ou aux résines de volume important. Il s’agit d’une technique moderne d’obturation qui permet parfois d’éviter une prothèse beaucoup plus mutilante pour la dent.
Pourquoi me propose-t-on un inlay ou un onlay plutôt qu’un simple plombage ou une simple résine ?
La résistance mécanique des inlays et des onlays est bien meilleure que celle des plombages et des résines réalisés directement au Cabinet par les techniques classiques.
Par ailleurs, ils permettent d’obtenir un joint de meilleure qualité qu’avec une obturation classique et augmentent la fiabilité du point de contact avec les dents adjacentes, ce qui permet de réduire le risque de reprise de carie et les problèmes d’inflammation gingivale.
Dans le cas de caries de volume important, la réalisation d’un inlay ou d’un onlay permet souvent d’éviter de réaliser une couronne qui entraînerait un délabrement plus important de votre dent.
Technique de réalisation :
Première séance : La dent est préparée en nettoyant la carie et en taillant une cavité qui accueillera :
•l’inlay lorsque la cavité se trouve à l’intérieur des parois de la dent
• l’onlay lorsque la cavité englobe une ou plusieurs parois.
Une empreinte optique est ensuite réalisée et envoyée au laboratoire avec les références de teinte.
L’inlay (ou l’onlay) sera fabriqué en un monobloc qui s’insère parfaitement dans la cavité comme un morceau de puzzle.
Deuxième séance : L’inlay est posé et collé dans la cavité de la dent. Contrairement aux obturations classiques, les inlays/onlays n’exercent pas de pressions sur les parois restantes (risque de fracture).
L’adhésion chimique aux parois consolide l’ensemble et assure une meilleure étanchéité s’opposant à toute infiltration bactérienne.
Restauration Directe
ANCRE
La restauration dentaire directe fait référence à un ensemble de procédures dentaires dans lesquelles les matériaux de restauration sont appliqués et modelés directement sur la dent du patient, dans la bouche, pour réparer les dommages causés par la carie, les fractures ou d’autres problèmes dentaires.
Objectif :
-
- L’objectif principal de la restauration dentaire directe est de restaurer la fonction, la forme et l’esthétique des dents endommagées ou délabrées.
- Cette technique est utilisée pour traiter les caries de petites tailles, les fractures, les ébréchures et les dents délabrées.
Matériaux :
- Les matériaux les plus couramment utilisés pour les restaurations dentaires directes comprennent les résines composites et les amalgames dentaires.
- Les résines composites sont des matériaux de restauration esthétiques de couleur similaire à celle de la dent, ce qui les rend particulièrement adaptés aux dents visibles dans le sourire.
Dévitalisation
ANCRE
La dévitalisation, appelée traitement endodontique en langage technique, consiste à retirer de la racine la pulpe qui est constituée de nerfs et vaisseaux sanguins, puis à nettoyer et désinfecter la cavité avant de l’obturer avec une pâte inerte et antiseptique.
Pourquoi dévitaliser une dent ?
Une carie profonde ou un traumatisme (choc, dent cassée…) peuvent entraîner des lésions irréversibles au niveau du nerf de la dent.
Lorsque c’est le cas, la dent doit obligatoirement être dévitalisée car le nerf ne peut plus guérir.
Si la dent n’est pas dévitalisée, l’infection finira par se propager le long de la racine jusqu’à l’os de la mâchoire, et provoquera un abcès.
Pourquoi certains cas nécessite d’être adressé chez un Endodontiste spécialisé ?
Que cela soit pour un retraitement endodontique, ou quand le système radiculaire est complexe, il est dans la plupart du temps préférable de réaliser le traitement canalaire sous microscope chez un endodontiste.
Fiches Pratiques
ANCRE
10 règles d'or pour une santé bucco-dentaire
L’élimination de la plaque dentaire est indispensable pour se protéger des caries et autres problèmes parodontaux. Quelques règles simples permettent d’assurer une bonne hygiène buccale.
1. Idéalement trois brossages par jour sont recommandés. En pratique, deux brossages quotidiens minutieux permettent d’obtenir une hygiène satisfaisante, si la gencive est en bonne santé. En cas de maladie des gencives, les trois brossages quotidiens sont indispensables. Ne rien manger ni boire (à part de l’eau) après le brossage du soir.
2. La brosse utilisée doit être à poils souples, avec une tête de petite dimension pour accéder à tous les recoins. Des poils trop durs peuvent user votre émail de façon importante sur le long terme. Mieux vaut un brossage doux et un peu plus long qu’un brossage agressif qui risque d’abîmer votre émail et vos gencives.
3. La brosse manuelle permet d’obtenir d’excellents résultats lorsqu’elle est bien utilisée. Certaines brosses électriques permettent d’obtenir les mêmes résultats avec un peu plus de facilité.
4. Brossez toujours vos dents en faisant un mouvement de la gencive vers la dent. Au début du mouvement, les poils de la brosse doivent être posés sur la gencive. Attention à bien brosser toutes les faces des dents.
5. Les brossettes inter-dentaires et le fil dentaire font partie intégrante du brossage. En effet, la brosse à dents ne nettoie pas entre les dents. Une grande partie des problèmes dentaires (caries, « déchaussements »..) démarre entre les dents puisque les bactéries y stagnent. Si la gencive est en bonne santé, le passage des brossettes doit être fait une fois par jour, idéalement le soir. En cas de maladie des gencives, il peut être nécessaire de la faire 2 à 3 fois par jour. Si les espaces inter-dentaires sont trop étroits, les brossettes doivent être remplacées par du fil dentaire.
6. Pensez également à brosser la langue. Il existe des instruments spéciaux pour cela, mais la brosse à dents est suffisante. En effet la face externe de la langue est recouverte de bactéries qui peuvent contribuer, notamment, à une mauvaise haleine.
7. Les hydropulseurs peuvent être utilisés en complément de la brosse. Ils peuvent être utiles pour enlever des débris alimentaires et faire un massage des gencives. Cependant leur action est insuffisante pour décoller les bactéries de la plaque dentaire, et ils ne remplacent en aucune façon la brosse à dent, ni les brossettes inter-dentaires.
8. Le dentifrice doit être fluoré pour vous protéger des caries. A chaque âge correspond un dosage en fluor. Dans certains cas, un dentifrice spécifique peut être conseillé.
Voir aussi : Choisir son dentifrice et Le fluor, quelles recommandations ?
9. Les bains de bouche antiseptiques ne doivent pas être utilisés quotidiennement en dehors des cures prescrites par le dentiste.
10. Certains aliments sucrés et acides (comme les sodas ou le citron) abîment fortement les dents. Les consommer avec modération.
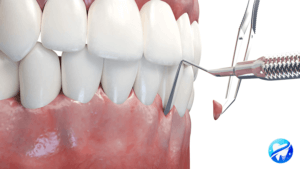
Le détartrage
Avec le temps, les dents perdent de leur éclat. Outre le tartre, de nombreux facteurs externes viennent ternir la couleur d’une dentition : consommation régulière de thé, de café, de cigarettes… .
Comment se forme le tartre ?
Après chaque repas une fine pellicule constituée de débris d’aliments et de nombreuses bactéries se forme à la surface des dents : c’est la plaque dentaire. Si elle n’est pas retirée de façon très régulière par un brossage efficace, la plaque dentaire se minéralise et durcit pour former le tartre qui est très adhérent.
Le tartre étant poreux, de nombreux microbes viennent s’y loger, ce qui peut entraîner le développement de caries ou de maladies des gencives.
Pourquoi un détartrage ?
Un détartrage régulier, associé à un nettoyage professionnel au Cabinet et à un brossage efficace, fait disparaître les marques du jaunissement. Le détartrage redonne ainsi aux dents un aspect esthétique normal.
En outre, l’élimination du tartre permet de recréer un environnement sain pour les dents et les gencives, de renforcer l’hygiène bucco-dentaire et de prévenir l’apparition de nombreuses maladies gingivales et parodontales.
La technique :
Le détartrage est réalisé manuellement en grattant la pellicule de tartre à l’aide d’instruments appelés curettes ou effectué avec un appareil à ultrason pour décoller tous les dépôts.
Ces deux méthodes peuvent être complémentaires. Le détartrage se termine par un polissage des surfaces dentaires à l’aide de brossettes montées sur un instrument rotatif et imprégnées d’une pâte à polir.
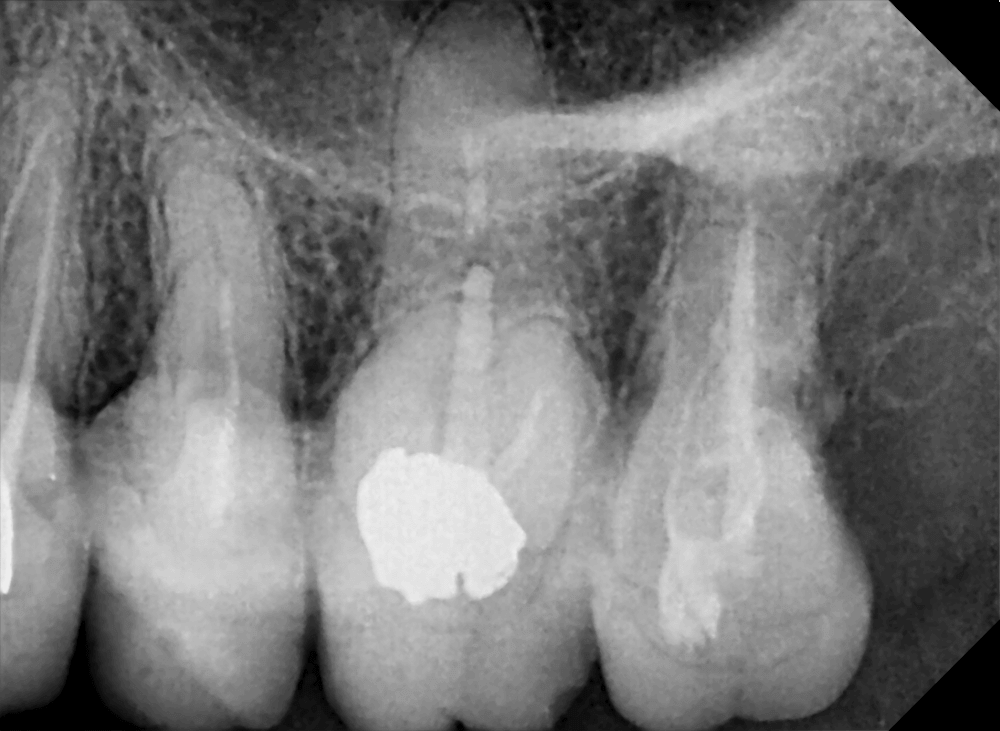
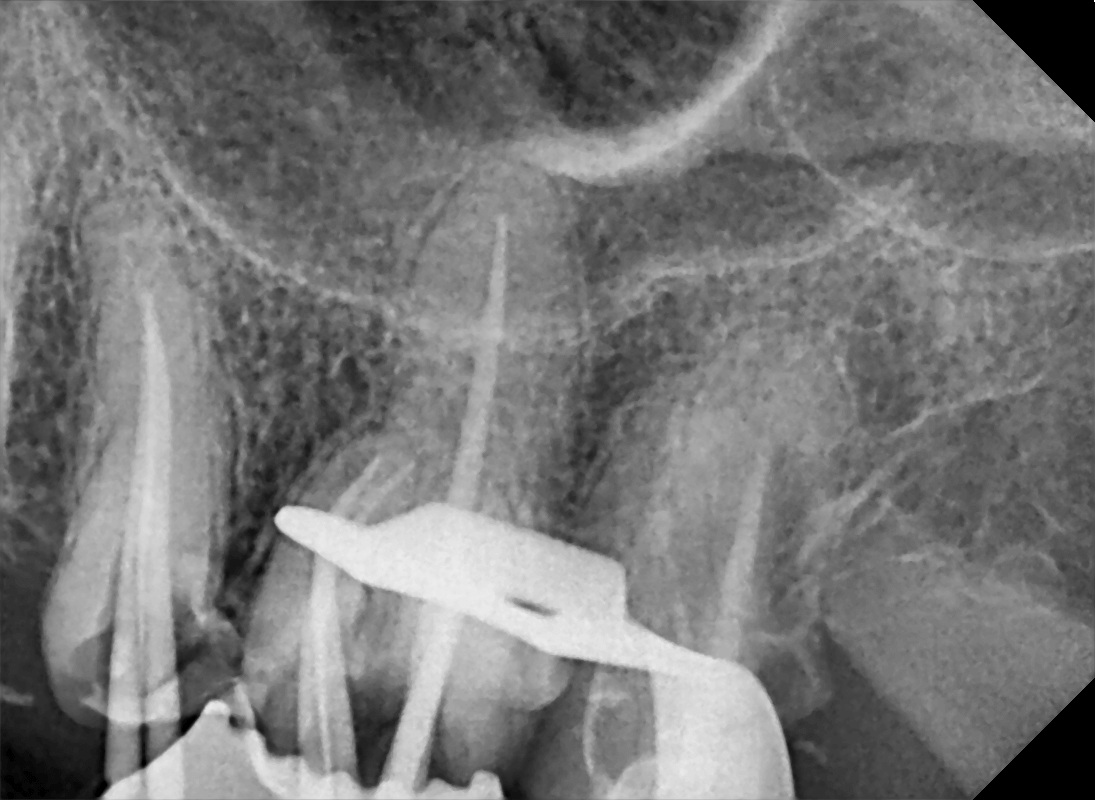
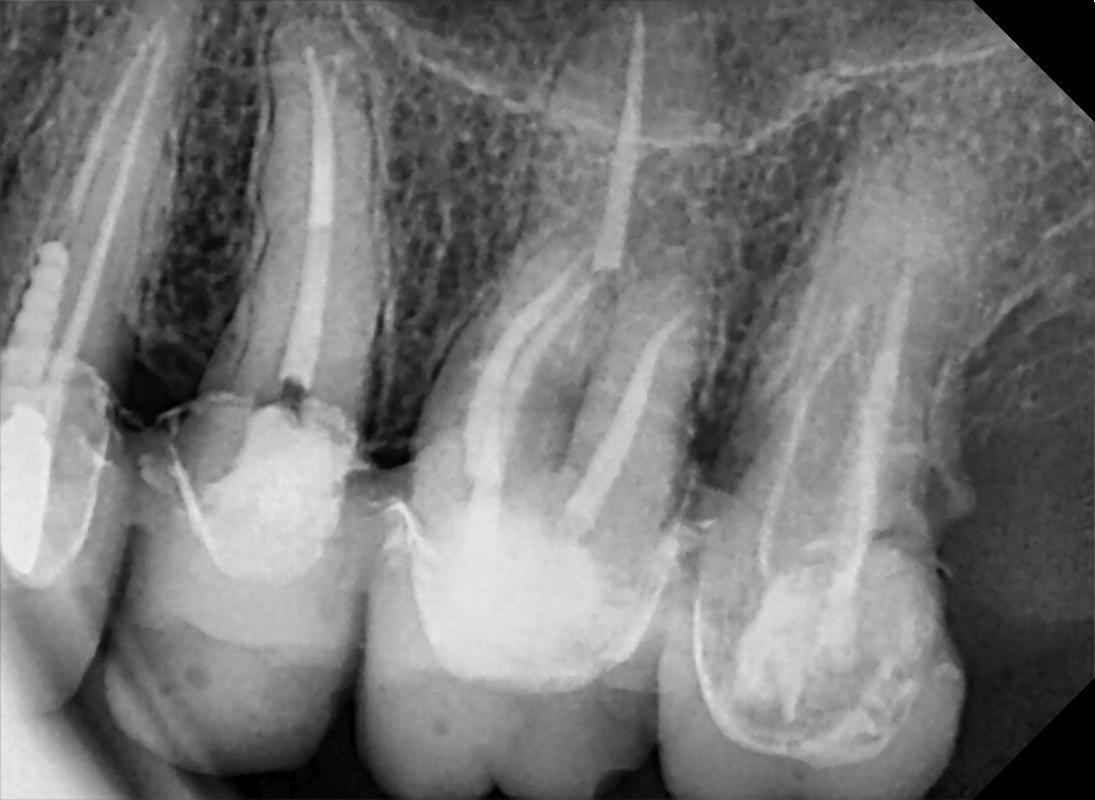
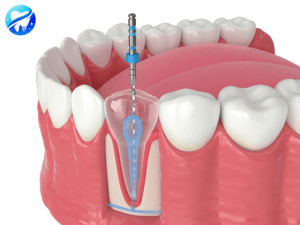
La dévitalisation
La dévitalisation est un acte relativement courant qui consiste à retirer le nerf d’une dent lorsque celui-ci a été endommagé par une carie trop profonde, une fêlure, un choc… .
Pourquoi dévitaliser une dent ?
Une carie profonde ou un traumatisme (choc, dent cassée…) peuvent entraîner des lésions irréversibles au niveau du nerf de la dent. Lorsque c’est le cas, la dent doit obligatoirement être dévitalisée car le nerf ne peut plus guérir. Si la dent n’est pas dévitalisée, l’infection finira par se propager le long de la racine jusqu’à l’os de la mâchoire, et provoquera un abcès.
Comment dévitalise-t-on une dent ?
Dévitaliser une dent consiste, sous anesthésie locale, à retirer complètement le nerf, à désinfecter l’intérieur des racines et à les reboucher de façon étanche.
Etape 1 : une voie d’accès est ménagée à travers la dent pour accéder aux racines.
Etape 2 : la longueur de chaque racine est déterminée avec précision. Les racines sont ensuite nettoyées et élargies à l’aide de petites limes puis sont désinfectées avec des antiseptiques.
Etape 3 : les racines sont obturées de façon étanche pour éviter toute réinfection.
Une dévitalisation doit en principe durer toute une vie, mais dans certains cas rares, elle a besoin d’être renouvelée. La dent est alors désobturée, désinfectée puis obturée à nouveau.
Reconstitution de la dent après dévitalisation :
Une dent dévitalisée est souvent une dent très délabrée donc fragile. Pour la consolider, elle doit être reconstituée de façon adéquate.
Mettre une couronne sur une dent dévitalisée permet de sertir totalement ce qui reste de la dent et d’éviter ainsi qu’elle ne se fende. Dans le cas où la dent est moins fragilisée ou moins sollicitée, un simple plombage peut être envisagé.
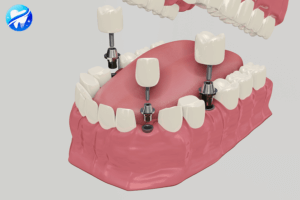
L'implant dentaire
Un implant dentaire est assimilable à une racine artificielle. Il se présente le plus souvent sous la forme d’une vis en titane placée dans l’os de la mâchoire. Il remplace la ou les racines d’une dent absente et sert de support pour réaliser une couronne, un bridge ou une prothèse amovible… .
Tous les implants dentaires posés dans notre cabinet sont de marques Straumann® (leader mondial en dentisterie implantaire et restauratrice ainsi que dans le domaine de la régénération tissulaire orale.
Quand pose-t-on un implant ?
Un implant peut être mis en place, soit immédiatement après l’extraction d’une dent, soit après la cicatrisation de l’os et de la gencive. L’acte chirurgical est souvent simple et peu douloureux. Il se fait sous anesthésie locale comme pour le traitement d’une carie.
La prothèse définitive est réalisée après la solidification de l’os autour de l’implant (dans un délai de 2 à 6 mois).
Dans certaines conditions, une prothèse provisoire peut être mise en place immédiatement après la pose de l’implant.
Indications et contre-indications :
Pour poser un implant, il faut que le volume et la qualité de l’os de la mâchoire soient suffisants. Ces paramètres sont généralement évalués à l’aide d’un scanner. Cependant il est aussi possible d’augmenter le volume osseux à l’aide d’une greffe osseuse. Il est également important que les dents voisines et la gencive soient saines.
Les contre-indications absolues sont rares : il s’agit principalement d’irradiation de la face, ou de haut risque d’endocardite infectieuse (infection d’une valve du cœur par des bactéries de la bouche).
Les contre-indications relatives sont plus fréquentes : mauvaise hygiène, tabac, diabète non équilibré… .
Les facteurs intervenant dans la réussite du traitement implantaire sont :
• la qualité et l’équilibre de la prothèse posée sur l’implant.
• la répartition des forces sur l’implant.
• la qualité de l’os.
• l’hygiène bucco-dentaire du patient.
• la fréquence des visites de contrôle.
Il existe des études très intéressantes sur le taux de succès du traitement à long terme comme par exemple celle de Lekholm et de ses collaborateurs, parue en 2006 :
• Taux de survie implantaire est de 91 % à 20 ans.
• Autrement dit, un patient à qui l’on pose des implants a plus de 9 chances sur 10 d’avoir toujours ses implants et sa prothèse implantaire dans 20 ans.
• Le traitement implantaire est le traitement prothétique le plus fiable dans beaucoup de situations.
Eclaircissement dentaire
L’éclaircissement dentaire est une technique qui permet d’éclaircir la couleur interne des dents afin de leur redonner un éclat et une brillance plus attractives.
Il existe différentes techniques pour blanchir les dents sans réaliser de prothèses (facettes ou couronnes). La technique la plus adaptée sera proposée après avoir réalisé un bilan complet de la bouche et du sourire du patient.
La consultation préliminaire
En consultation, le praticien et le patient décident de l’intérêt d’un éclaircissement. Un bilan bucco-dentaire préalable est effectué afin d’écarter certaines contre-indications comme la présence de caries, d’obturations non étanches ou d’inflammations gingivales. Ensuite un détartrage et polissage des arcades dentaires est indispensable avant la réalisation du traitement de blanchiment.
Il faut savoir qu’il s’agit plutôt d’un éclaircissement de la teinte naturelle de la dent et que les cas sévères de dyschromie (atteinte profonde de la teinte de l’émail liée souvent à la prise de médicaments lors de la formation de la dent dans l’enfance) seront souvent traités par la technique des facettes.
Les différentes techniques de blanchiment :
– Au Cabinet : 1 à 2 séances de 60 minutes sont à prévoir au fauteuil. Après avoir mis en place une protection au niveau des gencives, un gel blanchissant à 40% de peroxyde d’hydrogène (Opalescence BOOST) est appliqué sur l’émail des dents.
– A la maison (technique ambulatoire) : l’empreinte des deux mâchoires est effectuée au Cabinet afin d’élaborer des gouttières en plastique ajustées à la dentition.
Le praticien les remet au patient avec un coffret contenant des seringues de gel blanchissant. Le patient appliquera le gel actif à l’intérieur des gouttières pour ensuite les insérer en bouche pendant 30 à 60 minutes par jour. La durée de la « technique ambulatoire » est en général de 6 jours. A noter que dès le deuxième jour, on obtient un résultat.
L’avantage du blanchiment ambulatoire est, qu’ultérieurement, le patient pourra utiliser ses gouttières 6 mois après, suite à une séance de détartrage, pour redonner un coup d’éclat à ses dents.
– Pour les dents dévitalisées qui ont noirci au cours du temps, il existe une technique de blanchiment spécifique. Après avoir protégé l’intérieur de la racine par une sorte de bouchon, un gel blanchissant est placé dans le reste de la partie supérieure de la dent. Le produit est laissé à l’intérieur de la dent, de quelques jours à quelques semaines. Quand la dent a récupéré la même teinte que les dents voisines, le gel est retiré et la dent est rebouchée définitivement.
Pourquoi est-il est recommandé de consulter un dentiste si l’on veut avoir des dents plus blanches ?
Pour limiter les effets secondaires du produit. Le produit appliqué correspond à de l’eau oxygénée fortement titrée, laquelle ne présente pas une parfaite innocuité pour l’organe dentaire. L’usure de l’émail par brossages est plus importante après certaines méthodes d’éclaircissement des dents.
Les produits ne semblent pas totalement inertes vis-à-vis de la pulpe. Les matériaux composites des obturations dentaires devenant plus rugueux, ils ne s’éclaircissent pas de la même façon que les dents.
La concentration du produit proposé dans les kits de blanchiment à domicile en vente libre étant plus faible que chez le dentiste, la durée et la fréquence des applications sont plus élevées, et les dents davantage agressées.
Dans les bars à sourire, la nature exacte des produits n’est pas toujours connue, rendant le procédé peu sécurisé. Quant au résultat immédiat, il est obtenu à l’aide d’un produit activant pouvant rendre le produit agressif pour les dents.
Enfin, en cas de racine dénudée (dents déchaussées), une sensibilité au chaud et au froid peut apparaître. Les conseils d’un dentiste sont donc là aussi importants.
Source internet certifié HONcode : www.e-sante.fr
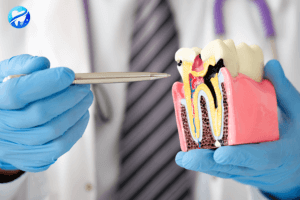
Anatomie dentaire
Une dent est un organe composé d’une partie visible, la couronne, et d’une partie cachée, la racine. Chaque dent est formée de trois tissus : l’émail, la dentine et la pulpe.
L’émail :
C’est la couche qui recouvre la partie extérieure de la dent. L’émail est le tissu le plus dur de l’organisme. Il protège la dent des agressions extérieures.
La dentine :
Elle est située entre la pulpe et l’émail. C’est un tissu dur traversé par un réseau de tubules qui communiquent avec le nerf de la dent.
La pulpe :
C’est la partie centrale de la dent. Elle contient les nerfs et les vaisseaux sanguins qui innervent et irriguent la dent.
Nombre de dents :
Chaque personne possède normalement 20 dents de lait et 32 dents définitives en comptant les dents de sagesse. Parfois les germes des dents de sagesse sont absents.
Forme et fonction des dents :
Chaque mâchoire comporte chez l’adulte :
• 4 incisives qui ont un bord droit. Elles servent à attraper les aliments et à les couper.
• 2 canines qui présentent une pointe et permettent de déchiqueter les aliments.
• 4 prémolaires et 6 molaires. Les prémolaires et les molaires sont constituées de plusieurs pointes. Ce sont des dents volumineuses qui permettent d’écraser les aliments.
• En principe, les incisives et les canines présentent une seule racine alors que les prémolaires et les molaires présentent plusieurs racines.
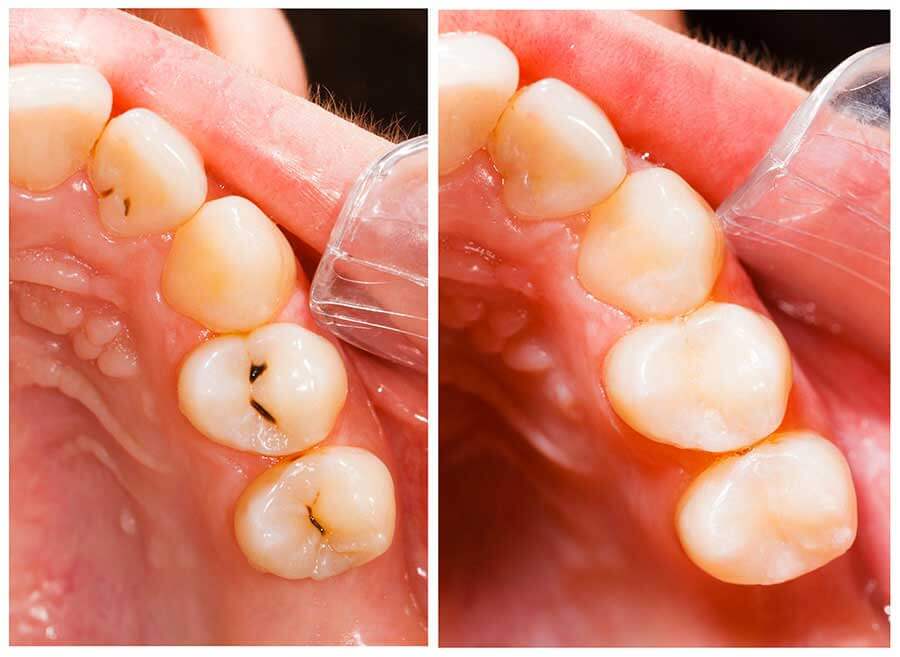
La carie
La carie dentaire reste un problème majeur de santé publique dans de nombreux pays industrialisés. Elle y affecte 60 à 90 % des enfants d’âge scolaire et la grande majorité des adultes.
L’ évolution de la carie :
La carie est une infection de la dent qui se caractérise par l’apparition d’une cavité à la surface de l’émail. Au fur et à mesure que la carie progresse, cette cavité va se frayer un chemin vers l’intérieur de la dent jusqu’à atteindre le nerf. Les premiers signes pouvant révéler la présence d’une carie sont les douleurs au sucre, au froid ou au chaud.
Les complications locales de la carie :
Lorsque la carie n’est pas traitée à son début, on pourra voir apparaître une rage de dent, des abcès dentaires ou des kystes.
Le traitement de l’infection :
Pour soigner une carie, la dent est endormie (sauf si la carie est très superficielle), et la partie cariée est retirée. Après cette première étape, la dent présente une cavité qui doit être désinfectée afin de pouvoir la reconstituer à l’abri des microbes, et éviter ainsi tout risque de récidive de la carie.
Si la carie a atteint le nerf, la dent devra nécessairement être dévitalisée avant d’être reconstituée.
Greffe gingivale
Différents défauts esthétiques de la cavité buccale peuvent être traités à l’aide de greffes de gencive.
La greffe consiste, sous anesthésie locale, à prélever un morceau de gencive à un endroit de la bouche (le plus souvent au palais) pour aller le greffer à un autre endroit.
Greffe gingivale et recouvrement d’une récession de la gencive :
Certaines récessions de la gencive sont traitées en recouvrant la dénudation de la racine dentaire par un greffon gingival. Au bout d’une dizaine de jours, la cicatrisation est déjà bien avancée.
Quelques semaines, voire quelques mois, sont parfois nécessaires pour obtenir une cicatrisation complète et un résultat esthétique définitif. En fonction du cas, la récession de la gencive peut être recouverte totalement ou partiellement.
Greffe gingivale et comblement d’un déficit de volume au niveau d’une crête édentée :
L’extraction d’une dent entraîne souvent une diminution du volume de la gencive et de l’os à ce niveau. Lors du remplacement ultérieur de la dent par un bridge ou un implant, si la perte de volume de ces tissus n’est pas compensée, le résultat esthétique est souvent décevant. Ce problème peut être résolu en greffant un peu de gencive dans la zone concernée.
Cette intervention permet d’obtenir un résultat esthétique satisfaisant. Elle est principalement réalisée dans les zones très visibles de la bouche et en particulier au niveau des dents antérieures.